| Академия » Статьи » Истории болезней » Акушерство и гинекология |
Последствия аборта
|
Аборт - искусственное прерывание беременности, сопровождающееся (или вызванное) уничтожением зародыша или гибелью плода, неспособного к самостоятельному существованию (в отличие от преждевременных родов). Основными показаниями для прерывания беременности являются смерть плода в утробе или угроза жизни матери, в силу её состояния или неправильного протекания беременности. Также показаниями к аборту является неправильное внутриутробное развитие или необходимость в медицинских процедурах, пагубно влияющих на него (например, трансплантации органов). В большинстве случаев, окончательное решение о применении искусственного аборта остаётся за родителями (или за их родственниками).
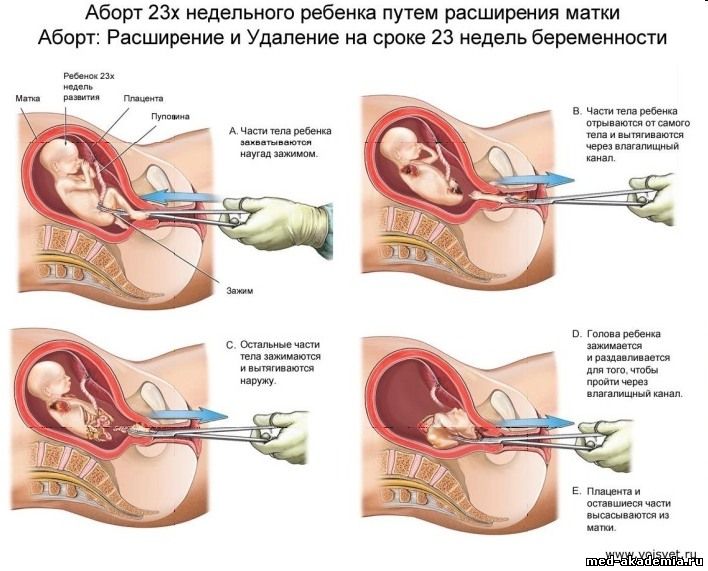
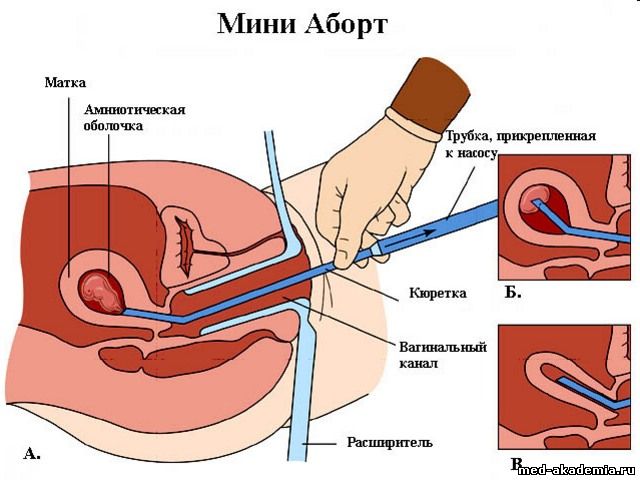
* медикаментозная провокация самопроизвольного аборта (2–8 недель) – медикаментозный аборт (аборт таблетками): термин «фармацевтический» или «медикаментозный» аборт обозначает прерывание беременности, вызванное лекарственными средствами, вместо хирургического вмешательства; * вакуумная аспирация (2–5 недель) – мини-аборт; * медицинский – хирургическое удаление плода («выскабливанием»; 6–12 недель, иногда до 22 недель) – классический аборт; * поздние аборты – провокация преждевременных «родов» (свыше 22 недель) – искусственные роды. Перед абортом проводятся: * гинекологический осмотр; * общий анализ крови * общий мазок * анализ на ХГЧ * анализ на сифилис(RW); * анализ на вирусные гепатиты B и С * анализ на ВИЧ. В зависимости от срока беременности, на котором проводится аборт, и наличия сопутствующей патологии, список исследований может быть значительно расширен. Вероятность осложнений после аборта зависит от технологии его выполнения, качества проведения процедуры и срока беременности. ВОЗ разработала систему рекомендаций по проведению аборта, призванных максимально снизить риск осложнений в любой ситуации – в частности, уменьшить вероятность травмирования тканей. ВОЗ рекомендует расширять применение технологий безопасного аборта – медикаментозной и вакуумной, а хирургический аборт проводить только в случаях, когда применение других методов невозможно. Существуют и рекомендации по технике проведения хирургического аборта: в частности, риск нанесения травмы пациентке существенно снижается, если проводится медикаментозная подготовка к аборту (тогда шейка матки раскрывается естественно под воздействием специальных препаратов, а не принудительно с использованием хирургических инструментов).
Осложнения аборта подразделяют на три группы: ранние, поздние и отдалённые. Ранние (во время аборта или спустя 1 неделю) * Перфорация матки – разрыв стенки матки. * Гематометра. Накопление крови в полости матки вследствие послеоперационного кровотечения на фоне плохого сокращения миометрия и неадекватно проведённого гемостаза. * Неполный аборт. Имеет место при неполном изъятии плаценты и частей плода. Клинически проявляется продолжающимся кровотечением, болезненными схватками, плохим сокращением матки. Требует повторного выскабливания полости матки. С сохранением частей плода или плаценты в матке связано такое отдалённое осложнение, как плацентарный полип * Несостоявшийся аборт. Частный случай неполного аборта, когда происходит полное оставление отторгнутого плода в полости матки. * Разрывы шейки матки. Могут быть двух степеней выраженности: надрывы влагалищной части и разрывы стенки шейки матки. Без ушивания в исходе разрыва шейки матки. * Острая кровопотеря. Поздние (1 неделя – 1 месяц). К поздним осложнениям абортов относят гинекологическую инфекцию всех степеней по классификации Бартельса-Сазоновой вплоть до гинекологического сепсиса. Отдалённые (позднее 1 месяца) * Нарушения овариально-менструального цикла * Плацентарный полип * Синдром Ашермана * Истмико-цервикальная недостаточность, эктопии шейки матки * Эндометриоз * Нарушение проходимости маточных труб * Изоиммунизация по Rh-фактору Rh-отрицательных женщин. Резус-иммунизация происходит при прерывании беременности после 10 недель (когда фактор уже синтезируется) у 64,5% женщин после выскабливания полости матки и у 48,8% после вакуум-аспирации. Профилактика этого осложнения заключается во введении антирезусного иммуноглобулина не позднее 72 часов от операции. * Отягощение течения последующей беременности. * Бесплодие. Женщинам с отрицательным резус-фактором особенно настоятельно рекомендуется избегать абортов. При беременности резус-положительным плодом уже начиная с 4–5-й недели беременности в организме матери вырабатываются антитела против резус-положительных эритроцитов плода. После аборта антитела остаются в организме матери, и в случае следующей беременности резус-положительным плодом увеличивается вероятность тяжёлого течения гемолитической болезни плода и новорождённого – при этом состоянии резус-положительные эритроциты плода разрушаются (происходит их гемолиз) антителами, образовавшимися в организме матери. Для предотвращения последующего резус-конфликта необходимо своевременное проведение иммунопрофилактики. Статистика. Ежегодно в мире из 500 тыс. женщин детородного возраста, погибающих от причин, связанных с беременностью, 15 % случаев составляет смертность в результате осложнений небезопасного аборта. 98 % смертей приходится на развивающиеся страны Показатель летальности после искусственного аборта составляет 0,9–3,5 на 1000, а в развитых странах – менее 1 на 100 000 при условии, что аборт выполняется на сроках беременности до 8 недель. Особую опасность представляют криминальные и неквалифицированно производимые аборты, которые нередко приводят к необратимым последствиям для здоровья, именно такие аборты ответственны за большую часть случаев бесплодия (внос инфекции) и летальных исходов. По данным ВОЗ, ежегодно в мире выполняется примерно 46 миллионов искусственных абортов, что составляет 22 % от числа наблюдавшихся беременностей. В настоящее время в мире причинами абортов являются следующие обстоятельства: 40 % по желанию женщины; 25 % по жизненным показаниям; 23 % по социальным показаниям; 12 % по медицинским показаниям. Несмотря на значительное снижение числа абортов в отношении к количеству живорождений, наблюдаемое с середины 1990х годов в странах бывшего СССР, уровень абортов здесь остаётся одним из высочайших в мире. В 2001 г. в России родились 1 млн. 320 тыс. детей, а абортов было произведено 1 млн. 800 тыс. По данным ООН на 2004 год Россия находилась на первом месте по количеству абортов (53 аборта на 1000 женщин). В России в 2006 г. было зарегистрировано 1 млн. 582 тыс. абортов, из них около 10 % были произведены женщинам в возрасте до 19 лет (включительно). По данным Росстата, в 2007 г. количество абортов немного сократилось, до 1 млн. 479 тыс. (эти цифры включают данные по медицинским учреждениям системы Минздравсоцразвития России, других министерств и ведомств, негосударственным лечебно-профилактическим учреждениям) и стало незначительно меньше по отношению к количеству родов – 92 аборта на 100 родов. В 2008 год данное соотношение ещё уменьшилось и составило 81 аборт на 100 родов. |
| Вы можете прокомментировать статью | |